
Foto: Camilla Constantin/Líder
A crise de saúde mental tem se tornado uma das maiores preocupações do nosso tempo, com impactos profundos na vida das pessoas, nas relações sociais e no mundo do trabalho. A Organização Mundial da Saúde (OMS) estima que, a cada ano, o impacto da depressão e da ansiedade no contexto profissional gere um prejuízo de US$ 1 trilhão. Ou seja, além do sofrimento humano, o problema atinge diretamente a economia.
No último ano, mais de 35 mil trabalhadores em Santa Catarina precisaram se afastar de suas funções por motivos relacionados à saúde mental, colocando o Estado entre os quatro com maior número de afastamentos no país, segundo dados do Ministério da Previdência Social.
Em Maravilha, a realidade não é diferente. O município soma mais de 120 afastamentos do trabalho por problemas de saúde mental, conforme dados do Observatório de Segurança e Saúde no Trabalho, vinculado ao Ministério Público do Trabalho (MPT). O número chama atenção e revela que, por trás das estatísticas, há histórias de dor, esgotamento e, muitas vezes, de preconceito.
Maria (nome alterado a pedido da entrevistada, que preferiu não se identificar), faz parte dessa estatística. Ela foi diagnosticada com depressão e conta que os episódios recorrentes a deixaram incapaz de manter a rotina profissional. “Mesmo com medicação, havia dias em que eu não conseguia nem sair da cama”, relata. Para piorar, enfrentou julgamentos. “Algumas pessoas dizem que é frescura, como se fosse uma escolha, mas só quem já passou por isso sabe como é difícil”.
Na sequência da reportagem você confere dados exclusivos de Maravilha, disponíveis na plataforma oficial do Observatório, além de entrevistas com especialistas, que ajudam a entender o assunto e como podemos reagir diante desse cenário.
DADOS DE MARAVILHA
EM 2024
Concessões de Benefício Previdenciário - auxílio-doença (B31) - saúde mental: 126
Concessões de Benefício Previdenciário - auxílio-doença por acidente de trabalho (B91) - saúde mental: 3.
Entenda: O auxílio-doença comum (B31) é concedido quando a doença não tem relação direta com o trabalho. Já o auxílio-doença acidentário (B91) é destinado a casos em que a doença apresenta nexo com o trabalho, ou seja, quando se comprova que fatores profissionais contribuíram para o adoecimento. Nesse caso, além do benefício, o trabalhador conta com garantias adicionais, a exemplo da estabilidade de 12 meses no emprego após o retorno.
Como solicitar: o pedido deve ser feito pelo Meu INSS ou pela central telefônica 135. Vale destacar que é necessário comprovar a incapacidade para o trabalho por meio da apresentação de atestado médico e documentos complementares.
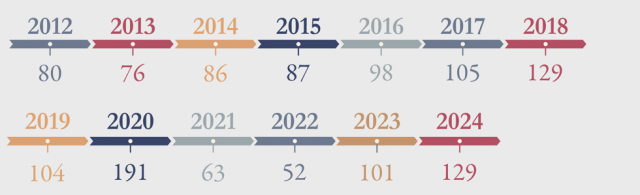
HISTÓRICO
O gráfico apresenta, especificamente no que se refere à saúde mental, o número acumulado de concessões de benefícios previdenciários, acidentários (B91) ou não (B31), de 2012 a 2024.
PRINCIPAIS CAUSAS
1°: Transtorno depressivo recorrente.
2°: Episódios depressivos.
3°: Outros transtornos ansiosos.
O OLHAR DA PSICOLOGIA
O crescimento dos afastamentos também levanta um alerta sobre o papel das relações profissionais nesse processo. Para compreender melhor como o ambiente de trabalho pode impactar a saúde emocional dos trabalhadores, a reportagem ouviu a psicóloga Jéssica Carla Simão Justino (CRP 12/13769), pós-graduada em Psicologia Organizacional e do Trabalho e mestre na linha de pesquisa de Formação Profissional, Desenvolvimento de Carreira e Inserção no Trabalho.

Profissional aborda diversos conteúdos sobre o assunto no perfil do Instagram @jessicajustino_psi (Foto: Arquivo pessoal)
Líder: Quais fatores sociais, econômicos ou organizacionais você acredita que mais têm contribuído para o aumento dos afastamentos por saúde mental nos últimos anos?
Jéssica: A saúde mental no ambiente de trabalho nunca foi tão debatida como atualmente, especialmente diante do crescente número de afastamentos por transtornos psicológicos. Em 2024, o Brasil registrou mais de 440 mil afastamentos por ansiedade e depressão, segundo dados do Ministério da Previdência, um aumento alarmante de 67% em relação ao ano anterior e o Brasil segue liderando os afastamentos por ansiedade.
Os afastamentos por questões de saúde mental têm crescido em grande parte devido a fatores sociais e econômicos que recaem, sobretudo, sobre as mulheres: elas acumulam sobrecarga de trabalho, são as principais responsáveis pelo cuidado familiar e ainda enfrentam desigualdade salarial em 82% das áreas, segundo o IBGE. Além disso, sofreram mais os efeitos da crise econômica e do desemprego. Esse cenário se soma ao aumento da violência — com casos de feminicídio em crescimento — e à pressão de manter financeiramente quase metade dos lares brasileiros, muitas vezes com salários menores. O resultado é uma combinação de estresse crônico, insegurança econômica e vulnerabilidade social que explica, em grande parte, o aumento dos afastamentos, sendo 2/3 destes de mulheres.
No cenário organizacional, o impacto da inflação tem levado muitas empresas a adotar medidas de contenção de custos e a buscar estabilidade financeira por meio de maior eficiência operacional. Isso cria ambientes marcados por insegurança, redução de recursos e exigência constante por excelência. Somado a isso, a presença de lideranças despreparadas e a escassez de investimentos em desenvolvimento profissional intensificam a pressão e a instabilidade vividas pelos colaboradores, favorecendo o aumento de casos de adoecimento emocional.
Líder: Como o estigma em torno da saúde mental ainda impacta o ambiente de trabalho?
Jéssica: Ainda há muito estigma quando falamos de saúde mental, e vivemos um movimento cada vez mais intenso de busca por produtividade e alto desempenho. É a lógica de “fazer tudo”: acordar às 5h, treinar, trabalhar, estudar, socializar e ainda ser excelente em cada área. Esse ritmo, quando não acompanhado de autopercepção, leva ao adoecimento — principalmente porque as pessoas deixam de perceber os sinais que corpo e mente enviam, por falta de autocuidado e atenção.
Na clínica, como especialista em psicologia do trabalho, atendo muitos pacientes que chegam relatando cansaço extremo e exaustão, mas sem conseguir identificar o motivo. Muitos não conseguem “desligar a chave” nem nos momentos de descanso, vivendo no modo automático da alta performance, ou da autocobrança. O mais preocupante é que, para alguns, estar constantemente cansado já virou o “novo normal”. Isso acontece tanto pelo estigma em buscar ajuda quanto pela falta de conhecimento sobre o impacto real que a saúde mental tem em todas as áreas da nossa vida.
Líder: Nesse contexto, qual deve ser o papel das empresas? Cite exemplos de boas práticas.
Jéssica: É fundamental que as empresas direcionem atenção estratégica para a sua principal vantagem competitiva: o capital humano. Isso significa criar espaços genuínos de escuta para compreender como estão seus colaboradores, implementar ações de psicoeducação sobre saúde mental e investir na capacitação das lideranças, para desenvolverem conhecimento e habilidades voltados à identificação de sinais de sofrimento e ao suporte efetivo de suas equipes.
Além disso, oferecer benefícios que favoreçam o cuidado integral da saúde emocional deixa de ser um diferencial e passa a ser uma responsabilidade corporativa. Com a atualização da NR-1, as empresas passam a ter a obrigação de mapear e criar estratégias para a gestão de riscos psicossociais, o que exige planejamento, indicadores e ações preventivas estruturadas.
É preciso compreender que recursos destinados às pessoas não são custos, mas investimentos diretos na sustentabilidade e nos resultados da organização — afinal, é da força humana que nasce a performance empresarial.
Exemplos de boas práticas:
- Implantação de um canal de ouvidoria e escuta ativa, garantindo um espaço seguro e confidencial para que os colaboradores possam compartilhar preocupações e serem efetivamente ouvidos;
- Realização de palestras e treinamentos de psicoeducação voltados à saúde mental e ao autocuidado, abrangendo todos os níveis da organização;
- Programas de desenvolvimento de lideranças, capacitando gestores a identificar sinais de sofrimento emocional e a oferecer suporte adequado às suas equipes;
- Formação de líderes em gestão saudável, com foco na prevenção de sobrecarga, assédio e conflitos no ambiente de trabalho;
- Disponibilização de acolhimento psicológico, interno ou por meio de parcerias externas;
- Oferta de benefícios voltados à promoção e manutenção da saúde mental;
Gestão de pessoas é, acima de tudo, sobre atenção aos detalhes — e, para isso, a empresa precisa estar verdadeiramente atenta aos seus colaboradores, entendendo suas necessidades e cuidando de cada ponto que impacta seu bem-estar e desempenho.
Líder: Que atitudes os próprios trabalhadores podem adotar no dia a dia para manter o bem-estar emocional?
Jéssica: O primeiro passo é reconhecer que saúde mental é tão essencial quanto saúde física — e compreender que não existe separar vida pessoal e profissional. A vida é uma só, e o ser humano deve ser visto na sua totalidade.
- Estabelecer limites claros no trabalho e nas relações;
- Identificar sinais de sobrecarga antes que evoluam para exaustão;
- Manter pausas regulares ao longo do dia e reservar tempo para atividades prazerosas;
- Buscar apoio profissional de forma preventiva, e não apenas em momentos de crise;
- Compartilhar dificuldades com colegas e líderes, quebrando o isolamento;
- Ter conversas sinceras e comunicar necessidades de forma assertiva;
- Sair do piloto automático e agir de forma intencional na vida.
Líder: Após um afastamento por saúde mental, o retorno ao trabalho pode ser desafiador. Que estratégias podem ajudar nesse processo de retomada do propósito profissional?
Jéssica: É fundamental compreender que o retorno ao trabalho após um afastamento por saúde mental é um processo de readaptação, no qual podem surgir gatilhos que impactem o tratamento. Por isso, o primeiro passo é aceitar que, nesse momento, o desempenho pode não ser o mesmo de antes — e que escutar e respeitar os próprios limites é essencial para que a volta seja menos dolorosa.
O retorno deve ser gradual e planejado de forma conjunta entre empresa, trabalhador e profissionais de saúde. Algumas estratégias que ajudam nesse processo incluem:
- Ajustar temporariamente metas e responsabilidades para reduzir riscos de recaída;
- Manter acompanhamento psicológico e médico durante a reintegração;
- Promover conversas abertas com a equipe para diminuir preconceitos e fortalecer o apoio;
- Resgatar, junto ao profissional, o sentido e o propósito do trabalho, alinhando expectativas e valores;
- Reconhecer que cuidar da saúde mental é um ato de coragem e não motivo de vergonha;
- Identificar gatilhos que já contribuíram para crises no passado e desenvolver estratégias de enfrentamento para preveni-los no retorno.
NR-1 E SAÚDE MENTAL NO TRABALHO: COMO EMPRESAS E TRABALHADORES DEVEM SE PREPARAR PARA AS MUDANÇAS VÁLIDAS A PARTIR DE 2026?
O debate sobre saúde mental no trabalho também tem gerado mudanças importantes na legislação. A partir de 2026, entram em vigor atualizações na Norma Regulamentadora nº 1 (NR-1), que trata das disposições gerais sobre segurança e saúde no trabalho.
Para entender os principais pontos de alteração, a reportagem conversou com a advogada Maiza Carolina Scussiato, especialista em Direito e Processo do Trabalho. Ela também abordou os direitos em casos de afastamento e como prevenir riscos psicossociais no ambiente profissional. “A saúde mental no trabalho é direito do trabalhador e obrigação da empresa. Ambientes saudáveis reduzem afastamentos, aumentam produtividade e evitam prejuízos jurídicos e financeiros. Se você é trabalhador ou empresário, busque apoio jurídico especializado para conhecer seus direitos e deveres e implementar práticas de prevenção com segurança”, destaca.

Maiza Carolina Scussiato — OAB/SC 53.965 é sócia proprietária do escritório Mosena & Scussiato Advocacia e Consultoria Jurídica, situado em Chapecó (Foto: Arquivo pessoal)
Líder: O que a legislação brasileira prevê sobre a responsabilidade das empresas em relação ao ambiente de trabalho e à saúde mental dos funcionários?
Maiza: A legislação brasileira é clara: cuidar da saúde do trabalhador vai muito além de evitar acidentes físicos. A Constituição Federal e a Consolidação das Leis do Trabalho determinam que o empregador deve reduzir riscos, inclusive os que afetam a saúde mental.
Na esfera administrativa, normas como a NR-1 e a NR-17 exigem que as empresas avaliem e previnam riscos psicossociais — sobrecarga, assédio moral, metas abusivas — e consideram que patologias como ansiedade, depressão e burnout podem decorrer das relações de trabalho.
Portanto é dever da empresa garantir ambiente saudável, com medidas preventivas, políticas de saúde mental, canais de escuta e intervenções organizacionais.
Líder: A nova versão da NR-1 entra em vigor em 2026. Quais são as principais alterações e o que elas significam na prática?
Maiza: A partir de janeiro de 2026, a NR-1 inclui expressamente os riscos psicossociais na gestão de segurança e saúde no trabalho. Entre as principais mudanças, destacam-se: a) a obrigatoriedade de identificação e controle de riscos relacionados à saúde mental, b) a exigência de treinamentos periódicos sobre fatores psicossociais e c) a incorporação de medidas de prevenção voltadas ao bem-estar organizacional.
Na prática, será preciso mapear situações que causem sofrimento mental — como ambiente tóxico, falta de reconhecimento e sobrecarga — e incluir ações específicas no Programa de Gerenciamento de Riscos (PGR).
Essa mudança marca um avanço: a saúde ocupacional passa a considerar também o bem-estar emocional como essencial para a produtividade e para evitar passivos trabalhistas.
Líder: Caso a empresa descumpra essas exigências, que tipo de penalidades ela pode sofrer?
Maiza: Pode haver multas, interdições de setores e suspensão de atividades. Se houver dano ao trabalhador por negligência, cabe ação por danos morais e materiais.
Em situações graves, quando a saúde do empregado é exposta a risco direto, a conduta pode alcançar responsabilidade criminal.
Líder: De que forma essa atualização da NR-1 pode influenciar na redução dos afastamentos por questões de saúde mental?
Maiza: Com a exigência de mapear e gerir riscos psicossociais, a empresa previne patologias como burnout, depressão e ansiedade e outros transtornos relacionados ao ambiente de trabalho.
A adoção de medidas preventivas, como treinamentos, políticas de apoio emocional, cultura organizacional forte e escuta ativa reduzem significativamente o absenteísmo, a rotatividade e os custos com afastamentos.
Assim, ao adotar uma abordagem preventiva e estruturada, as empresas não apenas promovem a saúde mental dos trabalhadores, mas também melhoram a produtividade, o engajamento e a reputação institucional.
Líder: Quais são os direitos do trabalhador ao precisar se afastar por problemas de saúde mental?
Maiza: Em afastamentos acima de 15 dias, pode haver auxílio-doença pelo INSS. Se houver nexo com o trabalho, o benefício é acidentário, com estabilidade de 12 meses após o retorno e contagem do período para aposentadoria.
Durante o afastamento, o contrato de trabalho permanece suspenso, e o trabalhador não pode ser dispensado, salvo por justa causa. A empresa deve manter acompanhamento médico periódico e viabilizar a reintegração saudável após o retorno.
Líder: Como os riscos psicossociais podem ser identificados nas empresas?
Maiza: Com escuta estruturada: ouvir trabalhadores, analisar afastamentos, pesquisar clima e carga de trabalho através de questionários, entrevistas, feedbacks, dados da CIPA e instrumentos validados como o COPSOQ.
Essa prática permite que as empresas atuem preventivamente, evitando que esses riscos se convertam em quadros clínicos, além de reduzir custos com afastamentos, processos judiciais e perda de talentos.
Líder: Qual o papel da liderança na prevenção dos riscos psicossociais?
Maiza: Liderança é peça-chave. Gestores próximos percebem sinais precoces, praticam escuta ativa e constroem confiança. A NR-1 reforça a necessidade de treinar líderes para reconhecer riscos e evitar cobranças excessivas e comunicação agressiva.
Uma liderança preparada reduz conflitos, melhora o clima organizacional e contribui para o cumprimento das normas legais com efetividade.
Líder: O que diferencia risco psicossocial de sofrimento mental eventual?
Maiza: Risco psicossocial é estrutural e contínuo — decorre de como o trabalho é organizado (jornadas excessivas, metas inalcançáveis, hierarquias conflituosas, falta de autonomia) e é previsível e prevenível, já o sofrimento eventual é episódico e pode estar ligado a fatores externos (luto, crises pessoais).
A distinção entre os dois é fundamental: enquanto o sofrimento eventual pode exigir apoio pontual, o risco psicossocial requer mudanças estruturais. Reconhecê-los ajuda a empresa a agir com assertividade e a proteger seus trabalhadores de forma contínua.
CUIDAR DA MENTE É CUIDAR DA VIDA: SAIBA ONDE BUSCAR AJUDA
Reconhecer os sinais de que algo não vai bem, seja em nós mesmos ou em alguém próximo, é um passo fundamental para evitar problemas mais graves. Mudanças de comportamento, irritabilidade constante, tristeza, isolamento, cansaço excessivo e dificuldade para realizar tarefas simples podem ser indicativos de sofrimento psíquico. Nesses casos, é fundamental saber que há caminhos possíveis e ajuda disponível.
A psicóloga Bruna Cristina Tomazeli (CRP 12/19514), coordenadora do CAPS de Maravilha e especialista em Psicologia Clínica, destaca que a Secretaria Municipal de Saúde oferece atendimento especializado e humanizado para todos os pacientes que necessitam de suporte em saúde mental. “Contamos com uma equipe multidisciplinar e qualificada, composta por médicos, enfermeiros e psicólogos, prontos para acolher e atender com responsabilidade e dedicação”, enfatiza.
Como buscar atendimento?
Bruna esclarece que se você ou alguém próximo está enfrentando dificuldades emocionais, o primeiro passo é procurar a Unidade Básica de Saúde (UBS), de preferência do seu bairro. Lá, o paciente será acolhido, ouvido e encaminhado para uma avaliação médica.
Após essa avaliação, o médico poderá solicitar encaminhamento ao psicólogo, que fará uma entrevista inicial e avaliação clínica. Com base nessa escuta especializada, é elaborado um plano terapêutico individual, de acordo com as necessidades de cada paciente.
Em alguns casos, após uma avaliação médica mais aprofundada, pode ser indicado tratamento medicamentoso, sempre sob supervisão e acompanhamento contínuo da equipe de saúde.
Atendimento no CAPS
O município também conta com o Centro de Atenção Psicossocial (CAPS), que realiza atendimentos voltados à saúde mental de forma ainda mais especializada. O CAPS dispõe de uma equipe diversificada, com:
• Psiquiatra;
• Enfermeiro;
• Técnico de enfermagem;
• Psicólogo;
• Assistente social;
• Educador físico;
• Professor de oficinas terapêuticas, entre outros profissionais.
Esses atendimentos visam não apenas o cuidado clínico, mas também a reintegração social e emocional dos pacientes.

Foto: Arquivo/Líder
COMPROMISSO DE TODOS
Reconhecer o sofrimento, buscar ajuda e acolher quem precisa são atitudes que constroem, aos poucos, uma sociedade mais consciente. “Famílias, escolas, empresas e governos desempenham um papel fundamental na construção de ambientes mais saudáveis, inclusivos e respeitosos. Investir nessa área não é apenas uma demonstração de empatia e humanidade, mas também uma estratégia eficaz para fortalecer comunidades e tornar a sociedade mais produtiva e harmoniosa”, afirma.
Os afastamentos do trabalho por questões de saúde mental são um alerta urgente para a necessidade de cuidado e prevenção. Por trás dos números, há vidas impactadas e empresas que sentem as consequências de um problema que já deixou de ser individual para se tornar uma pauta coletiva.
